
扫码打开虎嗅APP

Image by Sasin Tipchai from Pixabay ,本文来自公众号:刘伟奇,作者:刘伟奇,同心医联创始人兼CEO
我国公立医院汇聚了国内最顶尖的医疗人才和最先进的医疗设备,承接了我国居民绝大多数的医疗服务就诊量,是医疗服务供给方的核心力量。公立医院一举一动直接影响了居民的就诊体验。
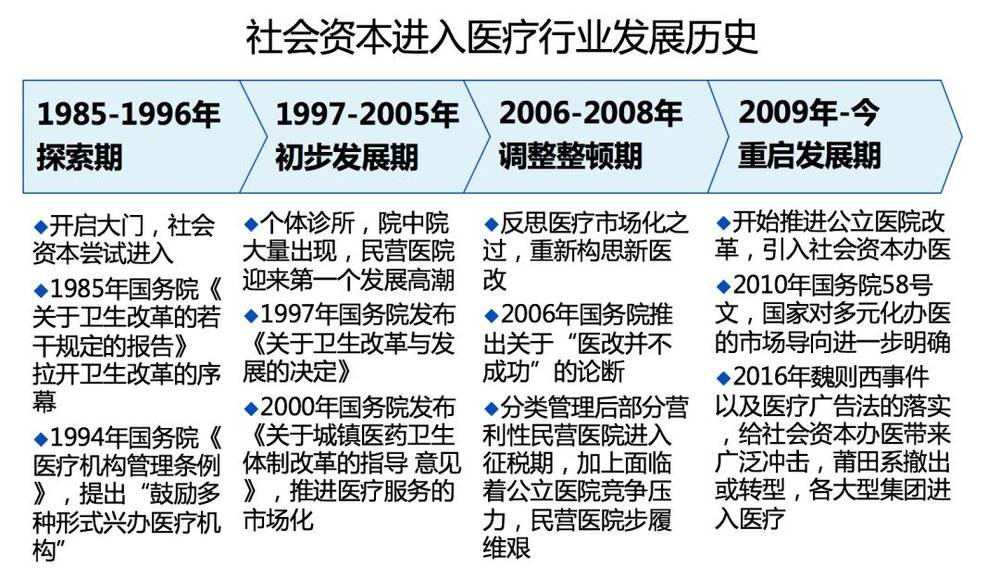
公立医院,由政府创建、并纳入财政预算管理的医院。由于政府的使命是服务于公共利益,政府举办的医院天然就是公益性属性。然而历史上,公立医院的实际定位曾经发生过摇摆。
第一阶段:建国以后直到改革开放前,在计划经济时代,我们的医疗体系在城镇和农村提供的主要以基本医疗保障为主,老百姓看病自己支出很少,这个阶段公立医院的支出以国家承担为主。
第二阶段:自1979年改革开放之后,由于各行各业都在进行市场化改革,再加上政府没有足够的财力继续为全民所有医疗服务付费,医疗行业也开始偏向产业化和市场化。原卫生部部长钱信忠曾提出:“要运用经济手段管理卫生事业”,只给政策仅提供少量财政补助,90%以上的资金让医院自己去市场上想办法。这场放开,又不是真正意义上的市场化,在体制上仍然严格控制公立医院归属,在人员上控制人员编制,在医疗价格上严格控制收费科目定价,最终形成了“以药养医”的局面。这个阶段公立医院属于自谋生路,国家财政承担的很少。

第三阶段:2001年,中国个人医疗费用占比达到了历史最高峰(60%,据卫生统计年鉴),医疗公平性和可及性问题受到了世界卫生组织的关注。2003年的SARS事件,国家开始反思公共卫生建设投入不足的弊端。自此开始大讨论,得出中国医改不成功的结论,并于2009年启动新医改。新医改以建立基本医保制度、基本药物制度、健全基层医疗服务体系、促进基本公共卫生服务覆盖和公立医院改革五项制度为改革核心。
新医改最大的成绩是花了三年的时间,就把很多原来没有被医保覆盖的居民纳入新医保体系。然而,这也带来了一个新的挑战,原来很多老百姓,特别是农村老百姓,生了病都是自己忍着,现在有了医保支持后,基层医疗需求被大大激发,医疗费用快速上涨。医疗卫生费用从2009年的1.75万亿,快速增长到2016年的4.63万亿,增长了近两倍。这个阶段,国家和医保承担医疗费用比例不断上升,而个人承担降低到了近40年最低点(28.8%)。

第四阶段:在这种情况下,国家医疗控费的压力越来越大。很多早在试行的控费措施,由于各方面阻力,一直难以落实推广,自2016年开始,药品零加成、医药两票制、大型医疗检查费用下降,多种医保付费机制等政策在全国范围内推广。特别是2018年国家重组了卫生健康委员会(原卫计委)、食品药品监督管理局,新成立国家医保局,在“三医联动”(医疗、医保、医药)的指导下开始加强医疗控费措施,药品“4+7”带量采购、全国范围打击医保欺诈、耗材零加成等政策持续出台,对整个行业利益链产生了重大影响。国家期望在降低医药、器械、耗材等中间环节浪费,同步提升医疗服务费用,在医疗费用总量可控的前提下,实现“腾笼换鸟”。
公立医院在国家改革大趋势下,不得不变革自己以符合国家要求。
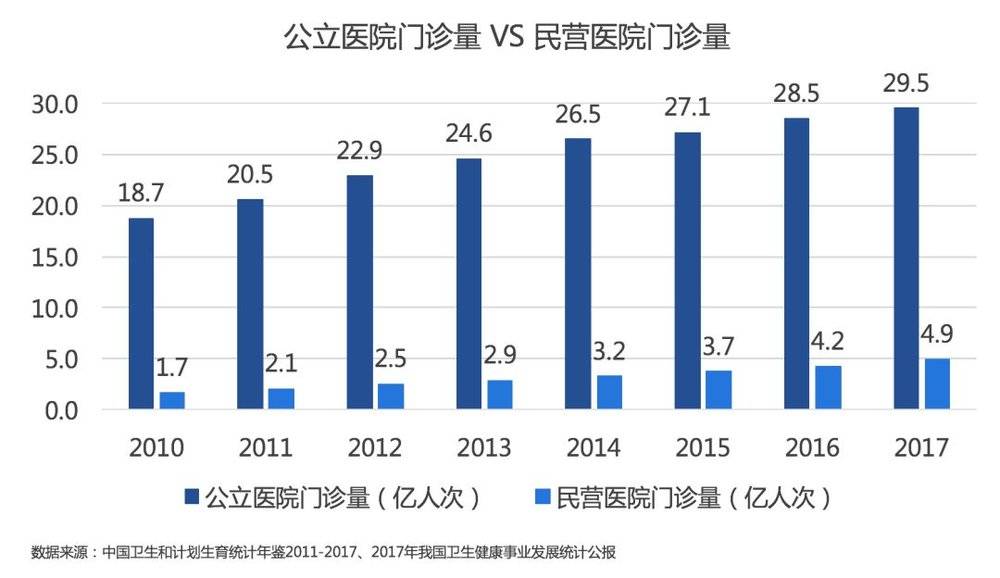
长久以来,公立医院虽然待遇低、压力大,但由于医院品牌信任度高、患者量多、教学和科研资源多、体制内编制等优势,一直对医生存在巨大的吸引力。多年以来,特别是新医改之后,无论国家出台什么样的政策,对医生流出到民营体系还是很少。虽然民营医院数量和接诊量在上升,但比公立医院仍然有巨大的差距。


公立医院是自计划经济时代留下来的医疗机构,由于其设立背景不一样,简单可以分为八大体系,而近年来,公立医院面临着重大改革。特别是国有企业医院、军队医院和武警系统医院。

在第二阶段和第三阶段,各级公立医院靠财政或主管机构补助无法维系正常运营,为了养活自己,各家公立医院都在扩大规模,增加高收益项目。第二阶段主要靠以药养医,直接收取患者费用增加收入;第三阶段主要靠做大医院和患者规模,增加医保份额来增加收入。公立医院特别是大医院虹吸效应明显,基层医疗能力薄弱,患者不管什么疾病都到大医院求诊,造成基层医疗机构能力空心化,医疗费用上涨(大医院和基层医疗机构看同样的疾病,医疗费用大医院高很多)。国家意识到这个问题的严重性,出台多项政策,从建设规模、床位数、大型医疗设备、医疗费用上涨幅度多个维度进行严格控制。但在公立医院层面,有难以扼制的扩张冲动。
没有扩张,哪里来的更多岗位、更多患者、更多课题、更多经费、更高收入呢?公立医院,也是靠医生廉价劳动力而存活的组织,如果没有发展前途,人心散了,队伍就不好带了。

近年来最大的医改主题是分级诊疗,提高供给端与需求端的有效匹配。对于各级政府直属的医院,最重要的是分级诊疗的核心抓手医联体建设。通过公立三级医院牵头建立医联体,促进分级诊疗。然而,部属、省属、市属和区属公立医院,其直接管理部门不同,财政补贴的来源也不同,不在一个灶台里面吃饭,很难产生协同效应。所以才出现了深圳罗湖医院集团这种强管控的医疗集团,把各级医疗机构的医疗资源放在一起整合,形成了一个内部的紧密医联体。
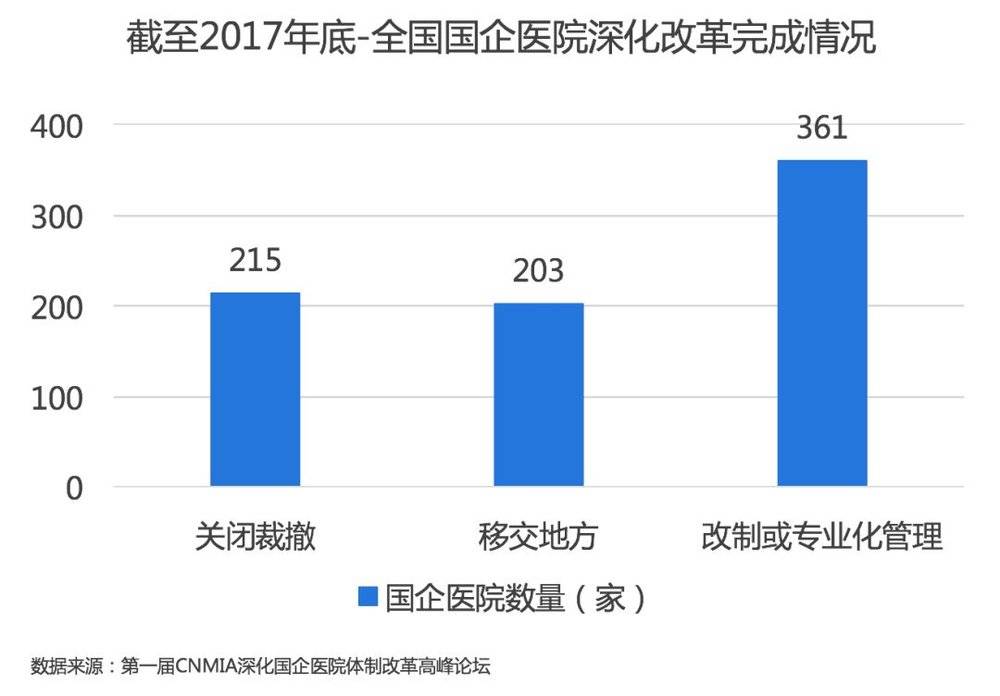
企业医院原来是为了国有企业的职工和家属服务的,在国有企业辉煌的年代,国有企业医院也有一段光辉岁月,最高峰时有7000多家,占了公立医院的三分之二。随着国有企业剥离非主营业务,国有企业医院的投入减少,无法跟上医疗发展的要求。截止2017年底,国有企业医院还剩下2000家,每年国有企业还要补贴100亿元。2018年底是国有企业医院改革大限,2019年开始企业不允许再对企业医院进行补贴。所有企业医院都面临转交地方、关闭撤销、被国家队收编或者引入社会资本改制。
军队医院和武警医院,是从战争年代留下来的医疗基础。与国有企业医院不同,军队医院在各大城市扮演较为重要的作用。因为承担干部保健工作,很多军队医院和武警医院的医疗水平还是比较高的。在第二阶段和第三阶段发展期间,军队医院为了生存发展,也开展了科室承包等业务。由于军队医院和武警医院隶属军队管理体系,地方卫健委也无可奈何。所以,军队医院医疗经营问题较多。
新一轮军队改革,对军队经营有偿服务进行了剥离。2016年2月,中央军委印发《关于军队和武警部队全面停止有偿服务活动的通知》,5月魏则西事件发生,促使军队和武警医院改革加速。各军队和武警医院纷纷改编,组成了中国人民解放军总医院医学中心、战区总医院、陆军集团军医院、联勤保障部队医院等。很多军队和武警医院不再对外服务,也清退了所有外部合作项目,回归了公益性本身定位。
近年来,公立医院改革力度前所未有,国有企业医院和军队武警医院大幅调整,公立医院数量持续减少,但服务人数持续上升,那么公立医院将走向何方?
公立医院改革进入深水区,后续每一项改革都将牵动着行业格局,以目前发展趋势来看,以下变化是可以预期的:
(1)很长一段时间内,公立医院的医疗服务主体资格不会变化,即公立医院仍然会是提供医疗服务最主要的机构。新的党委领导下的院长负责制,会对公立医院加强管理。
(2)医保控费和政府审批,会控制大医院的增长规模,把一些公立医院不应承担的服务挤出公立医院服务体系,让其回归到提供基础医疗服务。而个性化差异化医疗服务,由民营医疗机构来承载。
(3)考虑到我国人口基数和财政压力,国家负担基础医疗服务和公共卫生投入,民营服务高端的个性化的需求,应该是合理模式。

然而社会资本想要成为一股重要医疗服务力量,还有很长的道路要走。当前,民营医院普遍经营困难,吓退了很多社会资本进入医疗的脚步。魏则西事件之后,民营医院连带受到了重创,可信度进一步降低。野路子经营医疗的愈发困难,逐步退出市场,新型民营医疗机构凭借各自特色继续前行,积累实力。待商业健康险逐步兴起后,将跟社会资本办医相辅相成,共同发展。那时,才能真的对公立医院起到有力的补充作用。
公立医院的演进,就是共和国医疗服务的发展历程。几个阶段起起伏伏,未来还是会回归初心、回归公益性、回归基本医疗服务。
本文来自公众号:刘伟奇,作者:刘伟奇,同心医联创始人兼CEO