

扫码打开虎嗅APP
出品丨虎嗅科技组
作者丨石晗旭
编辑丨宇多田
题图丨视觉中国
在现实的肿瘤病人群体中,不是每一个人都能像《滚蛋吧,肿瘤君》里的癌症患者熊顿一样,坦然面对死亡,并说出“你要相信,上帝在我们生命里安排的每一次挣扎都是有意义的”。
在知乎上,很多病友都是在获知自己得了肿瘤后,跟随父母子女跑遍北上广的顶级医院,在“化疗、吃药、吐,再化疗,再吃药,再吐一遍”的挣扎性循环中记录下自己抗癌的一切。
挣扎的目的,当然是活下去。
在中国,几乎每分钟都有8个人无声无息患上癌症。但最大矛盾点不在于此,而是国内目前的医疗资源完全不足以满足治疗需求。
华盖资本医疗基金主管合伙人曾志强曾告诉虎嗅,公立医院的肿瘤床位,大概就只能满足10%~20%的市场需求。而非公肿瘤医院的安全性又往往令患者犹疑。
随之被拉长的,是患者等待就诊的周期;被挤压的,是患者享受到的医疗服务。
此外,我们也不得不承认,一些前沿的癌症治疗药物在国内要么缺乏,要么是天价。要知道,针对同一种病症的不同药物,都可能给患者的生存率和生活质量带来截然不同的结果。
在虎嗅采访过几位肿瘤患者之后,我们发现,越来越多的人正走出国门抗癌。但是,他们为此付出的背井离乡的漫长岁月及动辄上百万的高额费用,真的值得吗?
我们想活着
对广州男孩牛牛来说,他的母亲带他去日本看病是为了给他找回长大的权利。
两年前的一个晚上,4岁的牛牛在洗澡时突然流了很多鼻血,右眼也像凝固了一般无法转动。经过当地三甲医院医生的诊断,牛牛被确诊为脊索瘤(一种罕见的原发性骨和软组织肿瘤,通常发生在脊柱、颅底或骶骨)。
这位医生判断,牛牛的肿瘤是良性,且发展不会很快。不久,牛牛便接受了第一次手术。
然而让牛牛母亲没想到,不到一年,牛牛体内又出现了脊索瘤的迹象,只能安排第二次手术。结果第二次术后不到一个月,她就接到牛牛再次复发的噩耗;主治医生还建议牛牛放弃治疗。
她不能接受孩子就这样被判了死刑,就动了带孩子出国治病的念头。经过咨询,她了解到质子治疗对脊索瘤十分有效。
“质子重离子治疗是上世纪60年代美国研发的,20世纪80年代日本也投入了临床试验”,一位医疗行业从业者告诉虎嗅。
但国内只上海有一家质子重离子治疗中心,还是在2015年5月8日才开始运营的。“治疗技术、研究数据和经验积累差距非常大。到现在,上海质子重离子治疗中心一年只能容纳500多个患者。” 他说。
在生死关头,排号的时间成本牛牛出不起。
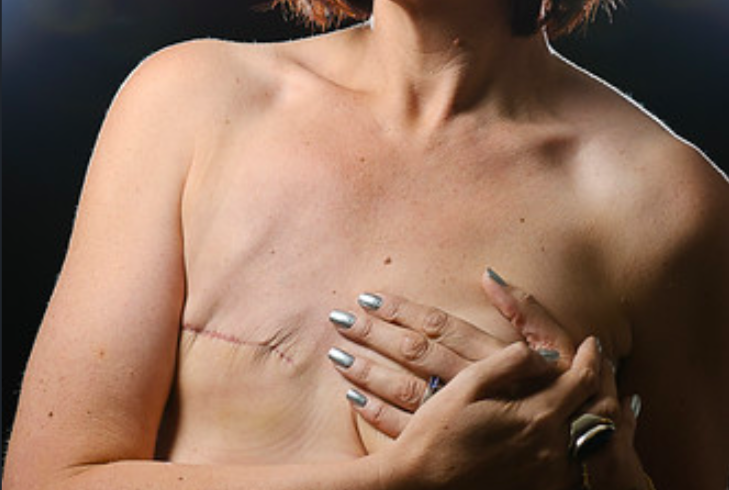
全切后的乳房,只会永久留下一条蜿蜒的伤疤
2016年的夏天,北京女孩林希被确诊为乳腺癌,还是相对较晚的三期。她一侧乳房上突兀地隆起一块,鸽子蛋大的瘤从外观上已经肉眼可见。在医生口中,她必须做全切手术。
捏着诊断书,林希在热闹的大街上懵了一会儿。接下来的一段时间里,她托关系找了好几个国内顶尖医院的权威专家,得到的答案空前统一——必须全切,保证病灶清除干净。只有一个医生建议先化疗,但化疗之后,依然逃不过全切的结局。
这个事实对林希来说很难接受。明明自己的人生才刚刚开启了序章,为何就不得不接受一个永久的失去。
“不能保乳吗?”每次问诊的最后,年轻漂亮的林希总是不死心地问上一句。
“保命重要还是臭美重要?”医生的回复也出奇相似。
为了保命,林希决定先在301医院化疗。
但化疗并不好受。一次化疗强制住院3~5天,第一天先做全身检查,然后挂上一两天的化疗药,打完再观察一天。大多人输液后呕吐不止,林希没那么重的反应,但的确很难有胃口。打药后全身水肿个四五斤、脱发也是再正常不过的现象。
回忆起这段经历,林希最大的感受是没有尊严。无论你是什么人,进了病房,都好像是赤条条的,任人宰割的。
一想到如此的折磨还要至少一年,如果反复还得两三年,林希愈发频繁地想起此前机缘巧合下一位美国乳腺癌专家告诉自己的消息——美国正在临床试验的一款乳腺癌新靶向药,联合用药效果很好。
“虽然相信中国的顶级医疗水平并不比国外差,但第四次化疗完了,我还是决定去国外看看能有什么不一样。”她告诉虎嗅。
求助于“中介”
实际上,牛牛和林希只是每年数千赴境外治癌人群的两个缩影。
据一家跨境医疗平台估算,2018年到美国就医的中国大陆重症患者数约有6000人,较2015年翻了一倍。
这些出国治癌的患者几乎都拥有着不错的经济基础。抗癌是场持久战,选择出国看病的患者在支付治疗费用外,还难免交通、住宿等各类开销,代价自然不菲。一位跨境机构创始人告诉虎嗅,美国的平均癌症治疗费用在200万元左右。
同时,他们中绝大多数的人对美国等国家并不陌生。
不过,即便他们在国外旅行、短暂或者长久的生活不成问题,但真要靠自己去找医院和医生,也可能束手无策。
一方面,他们并不了解各家医院和医生的情况。譬如美国,共有5000余家医院、80余万医生,对医疗系统并了解的患者根本无从选择去哪家医院以及选择哪个或哪些医生来为自己提供治疗方案。
另一方面,去国外看病语言也是一大难关。即便在国外生活多年,许多人对专业的医学术语也只能一知半解,患者很难依靠自身或者通过找翻译来完成这些看病前的准备。
需求的增加,便催生了跨境医疗服务商的基本服务模式,与留学服务机构大体相似——
一端是为病人拓展境外医院的资源,熟悉境外就医的问诊、治疗、支付等流程;另一端,则是为患者准备国外医生所需要的病历等详尽英文资料。
当然,稍具规模的团队收费并不低,一次服务往往可能收取几十万元。
市场随之高速发展。前瞻产业研究院数据显示,2017年,我国海外医疗中介服务市场规模为45.59亿元。如果不是今年疫情导致的出境难题,今年的市场规模本可能会达百亿水平。
这一逐渐走高的态势,是许多跨境医疗从业者完全没想到的。
一位创业者向虎嗅吐槽,成立头三年,一共送出去6个病人,还有俩是亲朋好友。这样的窘境,还都得靠他天天亲自打电话安利跨境医疗得来。“像搞传销,还赔了不少钱。”
另一位接受虎嗅采访的匿名创业者也经历过同样的困境。“发展初期只有个位数的客户”,他向虎嗅回忆,“我第一个客户还是我母亲”。
究其原因,在那时考虑出国看病的人本就寥寥无几。事关医疗,患者考虑最多的还是安全与可靠,没有人敢贸然相信中介的宣传。
“但总归大家会跟看教育一样,渐渐用全球化的视野去看海外的医疗。越来越多的人走出去,大家就会自然而然地认识到差距。”
除了命,他们还得到了什么
如今到了学龄的牛牛,除了每半年要复查一次,跟普通的健康小学生没任何两样。
但在当时,二次手术后复发的肿瘤仍在牛牛体内继续膨胀到压迫了脑干。美日专家在跨国会诊后,确定了牛牛必须立刻手术,确保肿瘤与脑组织间留有空隙,防止脑损伤。
牛牛母亲告诉我们,在日本某大学附属医院,这场手术持续了整整25个小时。12个来自神经外科、耳鼻喉科、骨科等的医生像拆弹一般切除了牛牛的大部分肿瘤。随后,牛牛又继续在日本接受了几个月的质子治疗,身体渐渐好转。
质子治疗设备示意
而林希跑遍加州斯坦福等几家大医院后,也感受到了国内外问诊的明显区别。
在美国不同的医院,每一次问诊,林希都享受了被一组专家招呼的待遇。这些专家分别来自肿瘤内科、外科、放射科、病理科、消化内科等科室——甚至可能来自不同的医院。
在业内,这一诊疗模式被称为MDT(Multiple Disciplinary Team,多学科会诊)。不同于专科医生的各自为战,MDT是让来自不同专科的医生共同对患者进行诊治。这样一来,患者不仅无需在各个科室间奔波检查,还能够减少误诊误治,以及更全面的评估一套治疗方案是否合适。
MDT模式虽好,但现在“在国内(做到)几乎是不可能的”。林希告诉虎嗅,托很多关系找医生之后发现,“同一家医院的两个医生约在一起会诊都像登天一样”。
“在美国,像癌症这种重症百分百会MDT。”一位行业人士向虎嗅指出,在法国、英国等一些国家中,MDT更是强制执行的,是医疗体系中不可或缺的一部分。
其次是治疗方案。
2017年初,美国药企罗氏研发的乳腺癌药物帕妥珠单抗正在进行临床III期试验,进一步验证其与赫赛汀(另一乳腺癌药物,通用名曲妥珠单抗)和化疗联用的有效性。而林希咨询过的国外医生都比较认可这种治疗方案。
此前的临床试验数据证明,该三联疗法对HER2阳性早期乳腺癌高危患者的治疗效果更好,较单靶向药+化疗可延患者15.7个月的生存期。同时,双药疗法的完全缓解率(即所有的肿瘤病灶全部消失)是单药的两倍。
可惜的是,当时国内并没有这样的药物和机会。
实际上,中美间医疗水平的差距包括医生技术、前沿医学研究、医疗设备研发等很多方面。但其中对患者影响最大的其实是药物研发——美国在新药方面的优势,是我国至今尚未能追赶上的。据一位医疗研发人员向虎嗅介绍,我国靶向药和孤儿药(即罕见病用药)可及率不足50%。
“很多最新的靶向药、孤儿药在我们国家还没有上市。截止到2018年近十年的时间里,美国和日本一共上市了418款药,我们国家却只有其中的70多款。”
尽管我国科研机构、企业、资本都在加速推进药物和医疗设备的研发,但一个不争的事实是,目前国内真正原创靶点的原研药屈指可数,而平均一款美国FDA认证的新药在上市至少10年后才能被中国引入,价格又高得令人咋舌。
“对于一些肿瘤病人来讲,眼下他们在国内就是没有机会的,因为根本没有这个药。”有跨境医疗互联网平台从业者认为,这是患者远赴海外寻医的根本动因。
“我把国内用的化疗药给国外一位医生看时,对方说这个药虽然没有问题,但他们两三年前就已经不用了。”林希也解释了这一点。
不仅如此,没有一个海外医生向她提出过全切的建议。而从更为宏观的统计结果来看,截至2018年,中国的乳腺癌患者进行保乳治疗的比例仅为22%(也有美国专家称仅有5.5%),而美国的保乳率可以达到80%。
林希回忆整个海外化疗过程时,表情松弛了不少:“每次化疗只需要3~4个小时,进了医院坐在椅子上输液,打完药就可以走。而且全程不会引发呕吐感,甚至会觉得胃口特好。主治医生和他的医疗团队、助理几乎处于24小时待命状态。”
在医疗高度市场化的欧美,医生收入高、时间自由,也就更有余力关注到患者生存之外的事儿。对患者来说,这份余力意味着治疗过程中的尊严、体面、人权。
“同医生有深度交流,再加上海外医院放化疗中各种辅助的舒缓疗法,能够让患者没有那么痛苦,少吃一点苦。”有业内人士告诉虎嗅。
国内有医生对此也坦荡承认美国在服务方面有更多优势,他们直接告诉虎嗅:“如果单说治病救人,一线城市的三甲医院并不比国外差很多。但要谈到科研、医疗服务等方面,我们的确要弱。”
最出乎林希意料的是,不到一年,经过12次化疗,和一直配合注射的两种靶向药,自己乳房上大大的肿瘤竟然全部消失了。只要再做一次手术,切掉病灶以免复发后患就可以了。
就这样,林希保住了乳房。
只是多一种选择
值得注意的是,并非每个癌症患者都适合出国治疗。除了经济条件是门槛,病情进程及身体情况也是门槛。譬如对虚弱的老人来讲,舟车劳顿也可能是致命一击。
因此,随着我国近5年来医疗水平的高速发展,业内也开始涌现主打跨境就诊、境内治疗的新兴互联网服务平台。
这样的平台通过远程视频会诊的方式,让中美两国专家分别对患者进行“背对背”诊断,并根据诊断结果分别制定治疗方案。比对后,双方将给患者的病情做下最终的一致判断,并从中确定最合适的治疗方式。
据一位不具姓名的创业者表示,目前他们服务的客户中,80%的患者最终会选择留在国内治疗。
这些患者选择留在国内治疗的主要动因是价格更便宜——国内癌症治疗一个周期的花费平均在10万~30万元,还能医保报销。
不过,“医疗费用”并非患者首要考虑的因素。
有行业人士告诉虎嗅,“背对背”诊断意味着中美两方专家诊断结果会经过交叉印证,准确性更高,对患者来说是一颗定心丸。而对于很多不同病症、不同病程的患者来说,国内日渐提高的医疗水平已经可以满足部分患者的治疗需求。
一方面,我国顶级三甲医院的医生技术并不较国外差,只不过资源有限,且基本全部聚集在一线城市。而如食管癌等国内病例更多的癌种,我国的治疗方式实际上反倒是领先于国际。
另一方面,2015年以来关于药物的规范与政策的推进,使得我国的药物研发行业逐步进入了爆发期。
据贝达药业董事长丁列明介绍,自2018年以来,我国每年有几百个药物投入临床研究。即便按照10%的成功率,此后每年也会有20~30个新药出来,创新药的数量、技术、专利都在大幅提升。
“我们也能够看到,中国研发的创新药近年来也在逐渐走向国际。有国内药企的专利被国外买断,也有药企在国外进行临床试验,药品在国外获批上市。”
因此,在看病这件事上,我们需要认识到国内外的差距,但也需要结合自身的情况判断是否适合到国外医治,不能因为恐惧与担忧就轻易做出论断。
毕竟无论是留在国内还是出国求医,都只不过是我们在有余力时,拥有的更多选择罢了。
(应受访者要求,文中牛牛、林希均为化名)
